総合内科
内科疾患全般を扱う診療科で、生活習慣病を代表とする慢性疾患、睡眠時無呼吸症候群、禁煙治療や健康診断まで幅広い診療を行います。次のような症状の方はご受診ください。
よくある症状
☑ 風邪症状、鼻水、発熱、頭痛
☑ 咳が続く、痰がらみ、乾いた咳
☑ 胸痛、息苦しい、動悸、不整脈
☑ 食欲不振、体重減少、疲れやすい
☑ 花粉症、ぜんそく、アレルギー、蕁麻疹
☑ 眠れない、寝起きが悪い、朝起きれない、足がむくむ
☑ 膀胱炎、トイレが近い、排尿痛、血尿
☑ 貧血、立ちくらみ、頭痛、治らない肩こり
☑ 禁煙治療、ニコチン依存症、睡眠時無呼吸症候群
高血圧症
【症状や病態】
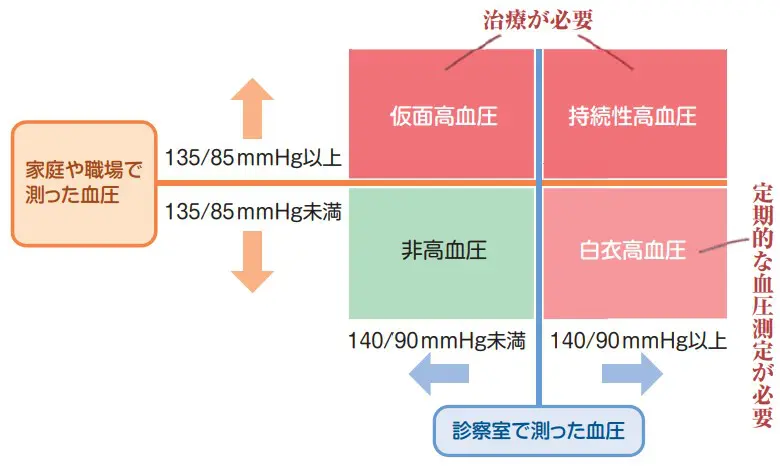
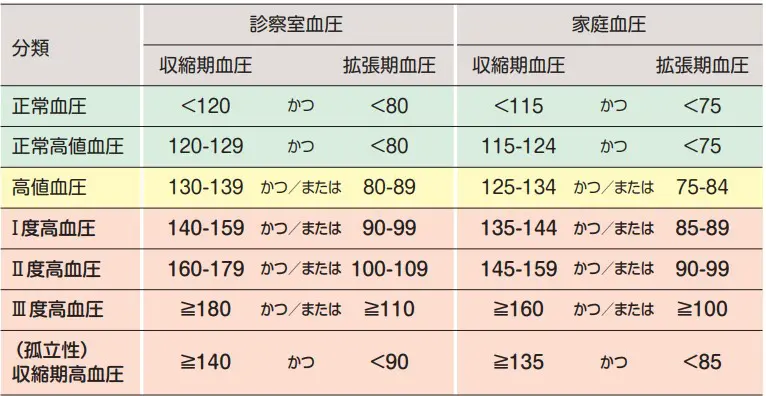
高血圧症は、血圧が正常値よりも高くなっている状態を指します。一般的に、血圧が収縮期血圧140mmHg以上、拡張期血圧90mmHg以上の場合に高血圧と診断されます。高血圧症は、症状がほとんど現れないため、「サイレントキラー」とも呼ばれています。しかし、放置すると、脳卒中や心筋梗塞などの生命にかかわる疾患を引き起こすリスクが高くなります。
【検査・診断】
高血圧症の診断には、血圧の測定が必要です。通常、自己測定で3日間に渡り測定した値の平均値が用いられます。また、24時間のアンブレラ血圧計測を行う場合もあります。その他にも、心電図、血液検査、尿検査などが行われることもあります。
【主な治療方法】
高血圧症の治療には、生活習慣の改善や薬物療法が用いられます。生活習慣の改善としては、塩分の摂取量の減少、適度な運動、喫煙の禁止、適切な体重維持が挙げられます。また、薬物療法としては、降圧剤と呼ばれる薬が使われます。降圧剤には、ACE阻害剤、ARB、カルシウム拮抗剤、β遮断剤、利尿剤などがあります。これらの薬剤は、血圧を下げることで、高血圧症による合併症の発症リスクを減らすことができます。
(日本高血圧学会 高血圧治療ガイドライン)
(日本高血圧学会より)
糖尿病
【症状や病態】 糖尿病は、血中のブドウ糖(血糖値)が正常値を超え、尿中にブドウ糖が出る病気です。主な症状には、多尿、多飲、多食、体重減少、倦怠感、視力低下、手足のしびれなどがあります。糖尿病が進行すると、末梢神経障害、網膜症、腎症、動脈硬化などの合併症が起こることがあります。
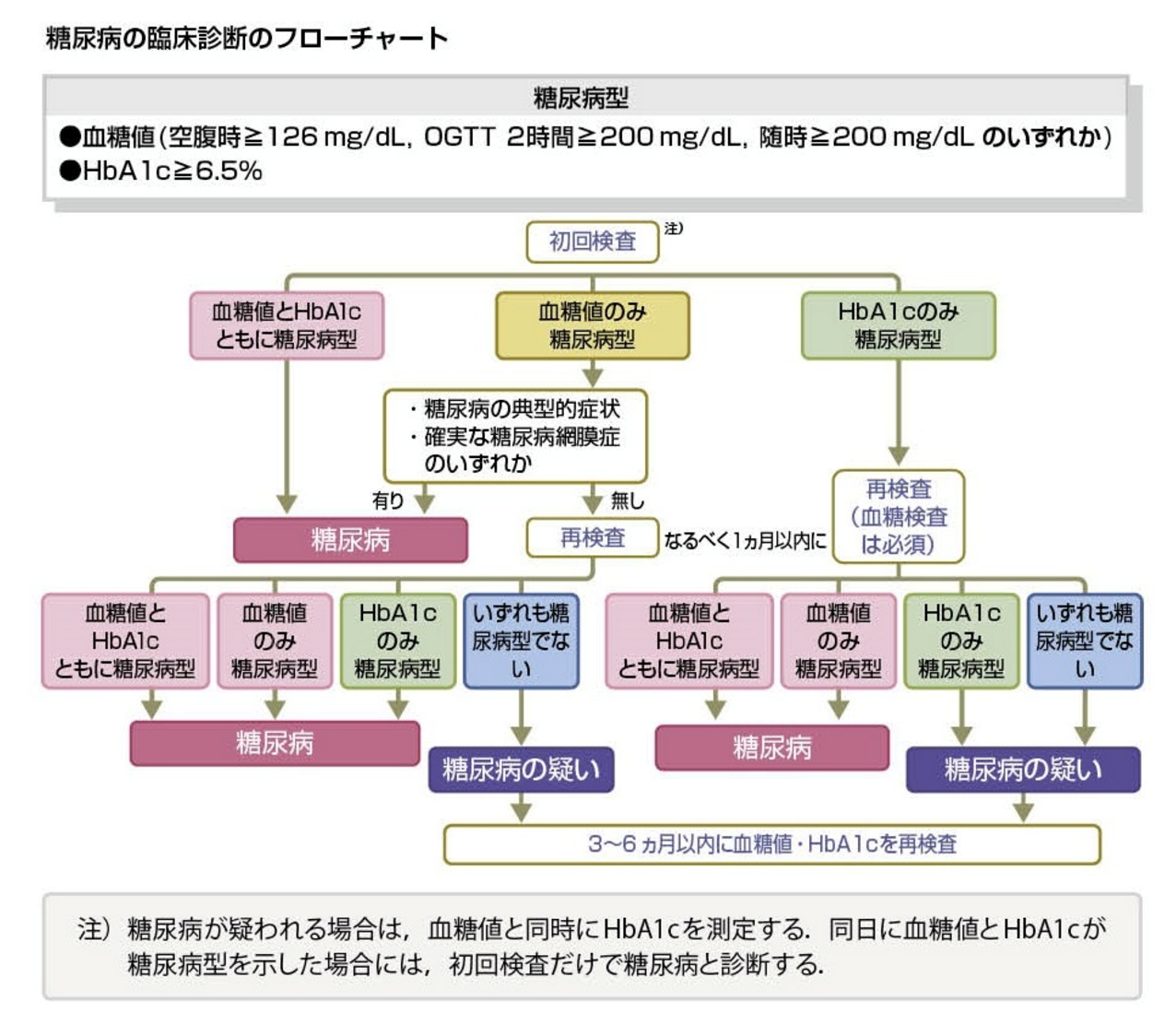
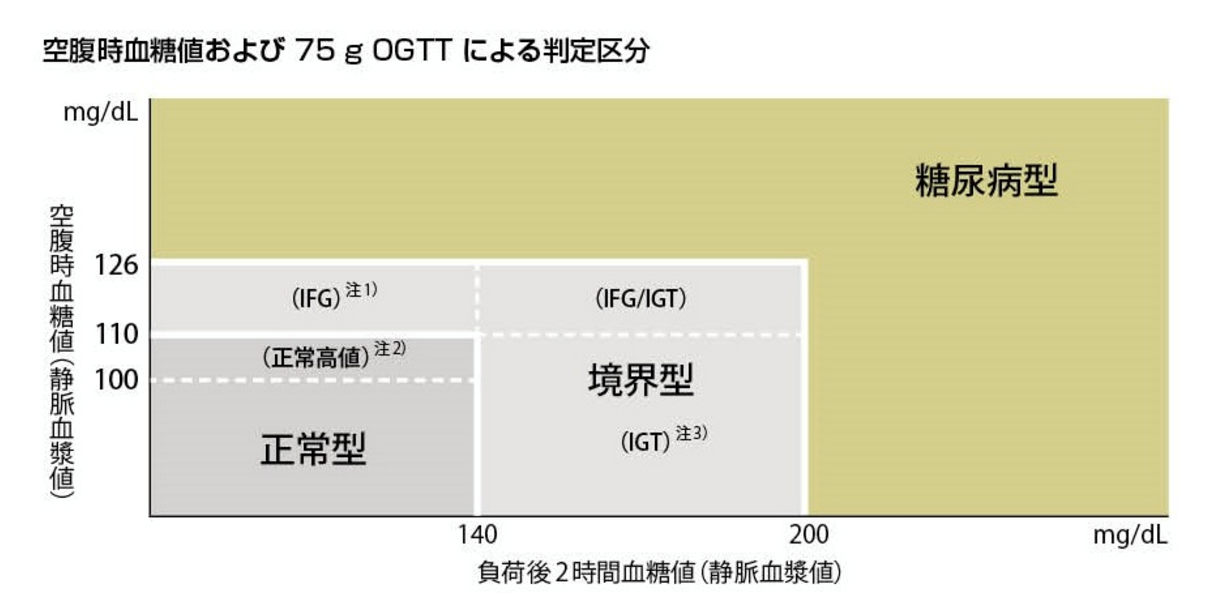
【検査・診断】 糖尿病の診断基準には、以下の基準があります。
空腹時血糖値が126 mg/dL以上
絶食後2時間以内の血糖値が200 mg/dL以上
HbA1cが6.5%以上 また、健康診断や定期検診などで血糖値異常が見つかった場合は、更なる検査が必要となります。糖負荷試験やランダム血糖値検査、グリコアルブミンなどの検査が行われることがあります。
【主な治療方法】 糖尿病の治療には、以下の方法があります。
食事療法:カロリーや糖質の制限、食物繊維の摂取、食事の時間帯などを調整します。
運動療法:有酸素運動、筋力トレーニングなどを行い、体重減少や血糖値のコントロールを目指します。
薬物療法:インスリンや糖尿病薬を使用して、血糖値の上昇を抑制します。
血糖値測定:自己血糖測定などで、日々の血糖値を把握し、治療の調整を行います。
(日本糖尿病学会より引用)
(公益社団法人日本糖尿病協会 糖尿病啓発人形劇)
脂質異常症(高脂血症、高コレステロール血症)
【症状や病態】
脂質異常症は、血液中の脂質(コレステロール、中性脂肪等)の代謝が正常でなく、血液中に異常に脂質が増加する状態を指します。脂質異常症は、高脂血症や低脂血症の2種類に分類されます。高脂血症の場合、コレステロールや中性脂肪が異常に高い状態となり、心臓病や脳卒中などの動脈硬化症のリスクが増加します。低脂血症の場合、血液中の脂質が異常に低下することで、脂溶性ビタミンの吸収障害や神経障害などの症状が現れることがあります。
【検査・診断】
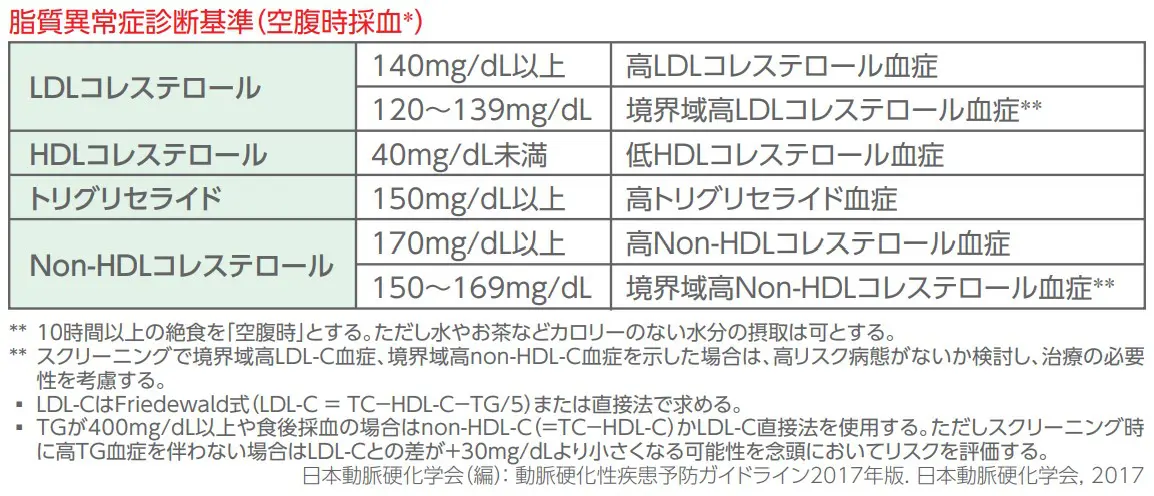
脂質異常症の診断には、血液検査が必要です。主に、総コレステロール、LDLコレステロール、HDLコレステロール、中性脂肪などの数値を測定します。脂質異常症の診断基準は、総コレステロール値が200mg/dL以上、中性脂肪値が150mg/dL以上、LDLコレステロール値が140mg/dL以上、HDLコレステロール値が40mg/dL未満の場合です。ただし、高齢者や既往症のある患者では、この数値が異なる場合があります。
【主な治療方法】
脂質異常症の治療には、薬物療法と生活習慣の改善があります。薬物療法では、スタチンやフィブラートなどの薬剤が使われます。これらの薬剤は、血中の脂質を減少させる効果があります。生活習慣の改善には、食事の改善や適度な運動、禁煙が含まれます。食事においては、動物性脂肪の摂取量を減らし、食物繊維やオメガ3脂肪酸などの摂取を増やすことが重要です。運動においては、有酸素運動が効果的であるとされています。また、禁煙によって、脂質異常症の進行を抑えることができます。
(日本動脈硬化学会)
高尿酸血症(痛風)
【症状や病態】
痛風は、尿酸値の上昇によって尿酸が体内で結晶化し、関節や組織にたまって炎症を引き起こす疾患です。一般的に、足の親指の関節に痛みを伴う発作的な炎症が現れますが、膝、足首、手首、肘など他の関節にも発生することがあります。痛風の発作は、急な痛み、熱感、赤み、腫れ、関節の可動域の制限などが現れます。痛風によって尿酸結晶が腎臓に蓄積されると、尿路結石を引き起こすこともあります。
【検査・診断】
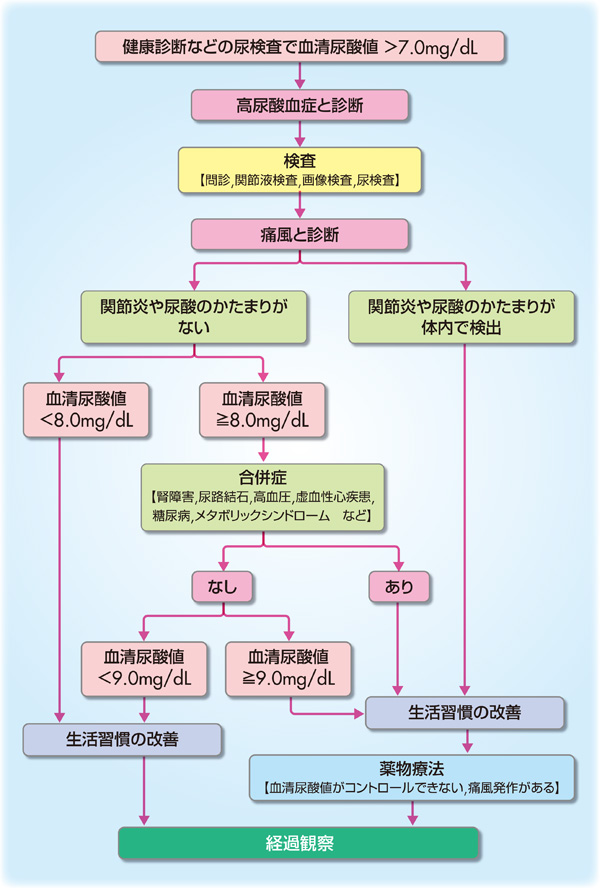
痛風の診断には、症状や体格所見の他に、尿酸値や関節液の結晶検査などが行われます。尿酸値は一般的な血液検査で測定され、尿酸値が高くなることで痛風発作のリスクが上昇します。尿酸値が7.0mg/dLより大きいと高尿酸血症と診断されます。関節液の結晶検査は、関節に注射針を刺し、液体を抽出して顕微鏡で観察することで行われます。
【主な治療方法】
痛風の治療には、急性期の痛みや炎症を抑えるための薬物治療と、再発予防のためのライフスタイル改善や薬物治療があります。急性期の治療には、非ステロイド性抗炎症薬(NSAIDs)やコルヒチン、ステロイド剤が使用されます。再発予防には、尿酸値を下げる薬剤(尿酸合成阻害剤や尿酸排泄促進剤)が使用されます。また、ライフスタイル面では、アルコールや肉類、内臓などの高尿酸食品の制限や、適度な運動、減量が勧められます。
(Mindsガイドラインライブラリより引用)
喘息(ぜんそく)
【症状や病態】
喘息は、気管支を取り巻く筋肉の収縮や気管支の炎症により、空気がうまく通らなくなる呼吸器の疾患です。主な症状として、息切れ、呼吸困難、胸の圧迫感、咳などがあります。発作性の症状を呈し、特に夜間や朝に症状が悪化することが多いです。喘息の症状がある場合は、早期に診療を受けることが大切です。
【検査・診断】
喘息の診断には、症状や検査結果を総合的に判断します。肺機能検査を行い、呼吸機能の評価を行うことが一般的です。また、呼吸器内視鏡検査などの検査も行われます。喘息は下記3つの要件で診断されます。
症状の有無 喘息の主要症状である「喘息の発作」や「呼吸困難」などが現れている
呼吸機能の評価 呼吸機能の測定を行い、肺の機能が低下していることを確認します。呼気量測定(PEFやFEV1)を行い、発作時と非発作時の比較から、可逆性のある呼吸器の狭窄がある
その他の評価 喘息と関連のあるアレルゲンに対する反応評価(アレルギー検査)、喘息の原因となる因子の検索(アレルゲン刺激試験など)、喘息の合併症の有無の確認を行う
【主な治療方法】
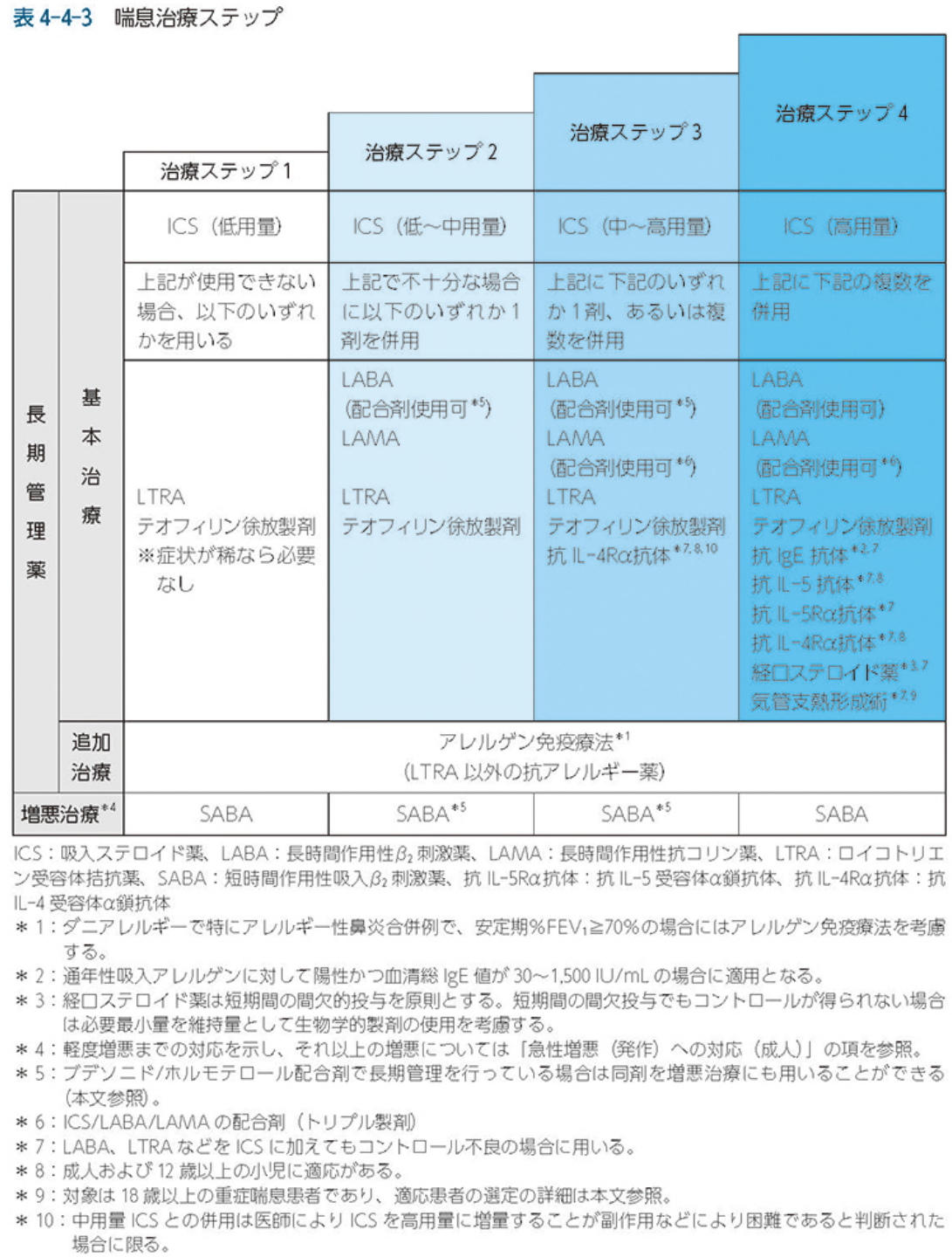
喘息の治療には、吸入ステロイド薬(ICS)が一般的に用いられます。気管支を広げ、炎症を抑える効果があります。喘息の重症度に応じて、短時間作用型の吸入薬や長時間作用型の吸入薬、経口薬などが使用されます。また、気管支狭窄を起こす原因となるアレルギー反応に対しては、アレルギー性喘息の場合には抗アレルギー薬が使用されます。喘息の治療には、患者さん自身の生活習慣改善も大切です。禁煙、運動習慣の確立、ストレスマネジメントなどが、治療の効果を高めることができます。
(日本アレルギー学会 ガイドラインより引用)
睡眠時無呼吸症候群(SAS)
【症状や病態】
睡眠中に呼吸が一時的に止まることで、そのために酸素不足が生じる病気です。主な症状は、鼾音や無呼吸発作を繰り返すことで、眠気や疲れ、集中力の低下、頭痛、不眠症などが生じます。また、高血圧や糖尿病、脳卒中などの合併症のリスクも高まります。
【検査・診断】
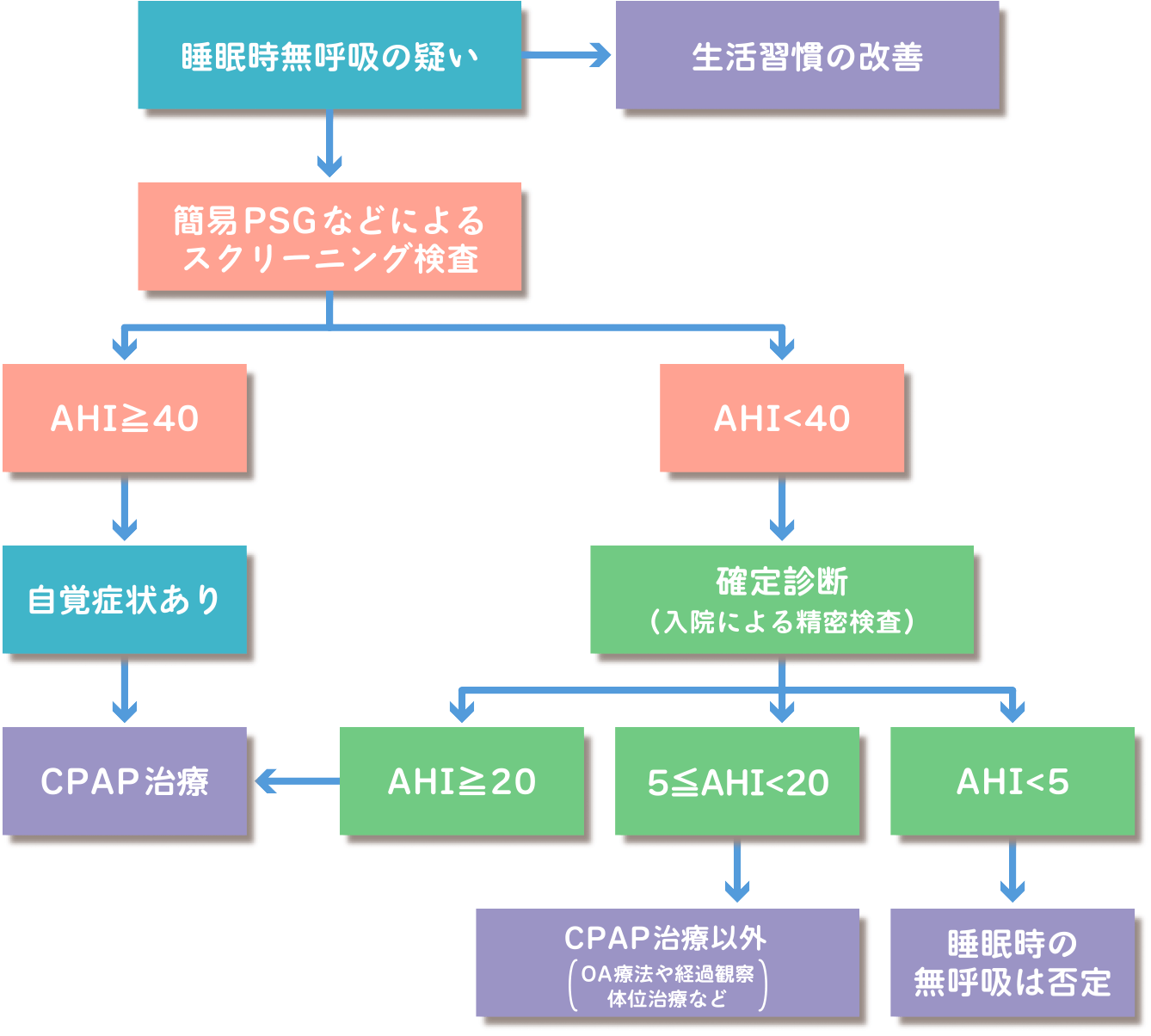
睡眠時無呼吸症候群の診断には、ポリソムノグラフィー(PSG)が一般的に使われます。PSGは、睡眠中の脳波、筋電図、呼吸、心拍数などを測定し、睡眠時無呼吸症候群の有無や程度を評価するものです。日本睡眠学会の診断基準によると、以下のいずれかがある場合に睡眠時無呼吸症候群と診断されます。
①PSG簡易検査で睡眠中の無呼吸・低呼吸指数(AHI)が40以上
②①でAHIが40未満の後、精密検査を行いAHIが20以上
【主な治療方法】
主な治療方法は、持続的陽圧呼吸療法(CPAP療法)が一般的に用いられます。CPAP療法とは、鼻や口に装着するマスクから高圧の空気を送り込み、気道の開口を保持することで、睡眠時無呼吸症候群を改善する治療法です。また、体重の減少や禁煙、アルコールの摂取制限、適度な運動なども有効です。重症の場合には、手術による気道の拡張や、口腔内装置の使用などが考慮されます。
(SASネットより引用)
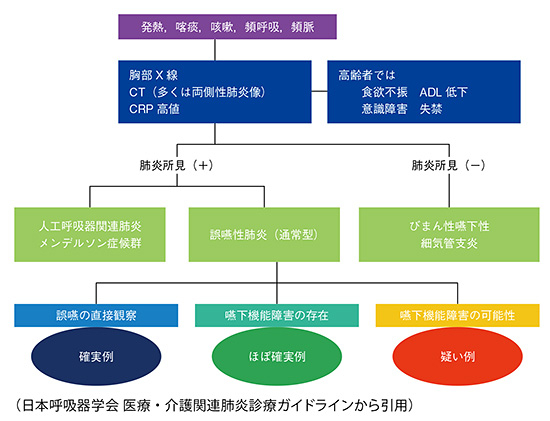
肺炎
【症状や病態】
肺の組織が炎症を起こす病気です。主な原因は、細菌やウイルス感染であり、一般的な症状には発熱、咳、胸痛、息切れ、疲労感などがあります。高齢者の誤嚥性肺炎や免疫機能の低下した人、呼吸器の疾患を持つ人、喫煙者などが罹患しやすい疾患です。
【検査・診断】
肺炎の診断には、身体診察、X線検査、血液検査、痰の検査が行われます。身体診察では、聴診器を使って肺の音を聞き、呼吸音の変化や肺の揺れ方などを調べます。X線検査では、肺の炎症の程度や範囲を確認します。血液検査では、白血球数や炎症反応を示すCRPなどが測定されます。痰の検査では、病原菌が検出される場合があります。
【主な治療方法】
肺炎の治療には、原因菌に対して適切な抗生物質が使用されます。また、発熱や疼痛を和らげる解熱剤や鎮痛剤、気道を拡張する気管支拡張剤が併用される場合があります。病状に応じて入院治療が必要となる場合もあります。
(日本呼吸器学会より引用)
骨粗鬆症(骨粗しょう症)
【症状や病態】
骨量が減少し、骨組織の強度が低下して骨折しやすくなる疾患です。多くの場合、症状が現れるまで無症状で進行します。
【検査・診断】
骨粗しょう症の診断は、骨密度測定によって行われます。骨密度測定は、DEXA(デキサ)法というX線撮影による方法が一般的で、腰椎や大腿骨の骨密度を測定することができます。また、骨形態の評価や骨代謝の異常を評価するために、血液検査や尿検査も行われることがあります。
【主な治療方法】
骨粗しょう症の治療は、骨密度を増やすための治療が中心となります。まず、食生活の改善や運動療法などの非薬物療法が行われます。さらに、薬物療法によって骨密度を増やすことができます。一般的に使用される薬剤としては、ビスホスホネート、選択的エストロゲン受容体モジュレーター(SERM)、デノスマブなどがあります。これらの薬剤は、骨吸収を抑制することで骨密度を増やします。
(Mindsガイドラインライブラリより引用)